අන්තර්ගතය
ඇදුම ප්රතිකාර
එමඇදුම බොහෝ විට a නිදන්ගත රෝග ප්රහාරයන් අතර පවා නිතිපතා ප්රතිකාර අවශ්ය වේ. එම ඖෂධ ඇදුම පාලනය කිරීමට නිශ්චිත සුවයක් ලබා නොදෙන්න. ඔවුන් බ්රොන්කයි (බ්රොන්කොඩිලේෂන්) විවෘත කිරීම සහ දැවිල්ල අඩු කිරීම මගින් හුස්ම ගැනීම පහසු කරයි. ගොඩක් උන් අහුවෙනවා ආශ්වාස කිරීම, හැකි අවම අතුරු ආබාධ සහිතව ඉක්මනින් ක්රියා කිරීමට ඔවුන්ට ඉඩ සලසයි. ප්රතිකාරයේ හොඳම ඉවසීමේ හැකියාව ඇතිව රෝග ලක්ෂණ පාලනය සඳහා කුඩාම ඖෂධ මාත්රාව ලබා දීමට ද වෛද්යවරයා උත්සාහ කරයි.
එහෙත් ප්රතිකාරවල සඵලතාවය තිබියදීත්, ඇදුම රෝගයෙන් පෙළෙන පුද්ගලයන් 6 දෙනෙකුගෙන් 10 දෙනෙකුට ඔවුන්ගේ පාලනය පාලනය කර ගැනීමට නොහැකි වී ඇත රෝග ලක්ෂණ. ප්රධාන හේතු වන්නේ රෝගය පිළිබඳ දුර්වල අවබෝධය, බියයි අතුරු ඵල වේ සහ ඖෂධ අමතක කිරීම. කෙසේ වෙතත්, දැඩි හා නිරන්තර ඇදුම ආක්රමණ හා සම්බන්ධ අවදානම්වලට සාපේක්ෂව ආශ්වාස ප්රතිකාරවල අතුරු ආබාධ අවම වේ.
ඇදුම ප්රතිකාර: මිනිත්තු 2 කින් සියල්ල තේරුම් ගන්න
තාක්ෂණික ආශ්වාසය. ආශ්වාස කරන්නන් භාවිතා කිරීම සරල බව පෙනේ, නමුත් එය ඵලදායී වීමට යම් තාක්ෂණික ක්රමයක් අවශ්ය වේ. කෙසේ වෙතත්, ඇදුම රෝගීන්ගෙන් අඩකටත් වඩා අඩු ප්රමාණයක් ඔවුන්ගේ ආශ්වාස කරන්නා නිවැරදිව භාවිතා කරයි67. විවිධ ආශ්වාස කරන්නන් (මීටර මාත්රාව ආශ්වාස කරන්නන්, වියළි කුඩු ආශ්වාස කරන්නන් සහ නෙබියුලයිසර්) එක් එක් විශේෂිත භාවිත ආකාරයක් ඇත. වෛද්යවරයා සහ ඖෂධවේදියෙකු ඔබට නිවැරදි ක්රියාවන් පැහැදිලි කළ හැකිය. |
- මනුගත aerosols. ඔබ aerosol හොඳින් සොලවා සිරස් අතට අල්ලා ගත යුතුය. පෙනහළු සෙමෙන් හිස් කිරීමෙන් පසු, ඔබේ මුඛය හරහා සෙමින් හා ඉතා ගැඹුරින් ආශ්වාස කරන්න, ආශ්වාසයේ පළමු තත්පරය තුළ aerosol අවුලුවන. එවිට ඔබ තත්පර 5 සිට 10 දක්වා ඔබේ හුස්ම තබා ගත යුතුය, පසුව සෙමින් හුස්ම ගන්න.
- වියළි කුඩු ආශ්වාස කරන්නන් (උදා: Turbuhaler®). මෙම පද්ධති භාවිතා කිරීමට පහසු වන්නේ ඒවාට සම්බන්ධීකරණ ආශ්වාදයක් සහ ප්රේරක අවශ්ය නොවන බැවිනි. ඔබට හැකි තරම් තදින් හා ඉක්මනින් ආශ්වාස කළ යුතු අතර, තත්පර 10 ක් සඳහා ඔබේ හුස්ම හිර කර ආශ්වාස කරන්නා පිටතින් හුස්ම ගන්න.
- ආශ්වාස කුටි. වයස අවුරුදු 8 ට අඩු ළමුන් සහ වැඩිහිටියන් සඳහා මීටර් මාත්රා ආශ්වාස කරන්නෙකු සමඟ ඒවා භාවිතා කරනු ලැබේ. කුඩා ළමුන් තුළ, ආශ්වාස කිරීම සිදු කරනු ලබන්නේ මුහුණු ආවරණයකින් වන අතර, අවම වශයෙන් සන්සුන් හුස්ම 6 ක් සඳහා මුහුණේ තබා ගත යුතුය.
ඇදුම රෝගයෙන් පෙළෙන අය ඔවුන්ගේ ශ්වසන තත්ත්වය නිරීක්ෂණය කිරීමට වැඩි වැඩියෙන් ඉල්ලා සිටිති. උදාහරණයක් ලෙස, මිනිසුන් සමඟ දරුණු ඇදුම, නිවසේදී ඔවුන්ගේ උපරිම කල් ඉකුත් වීමේ ප්රවාහය මැනිය හැකිය (උච්ච ප්රවාහය) ප්රතිඵල අනුව ඔවුන්ගේ ප්රතිකාරය තමන් විසින්ම සකස් කර ගැනීම සඳහා. කලින් පුහුණුව ලබා තිබිය යුතුය.
ඖෂධ
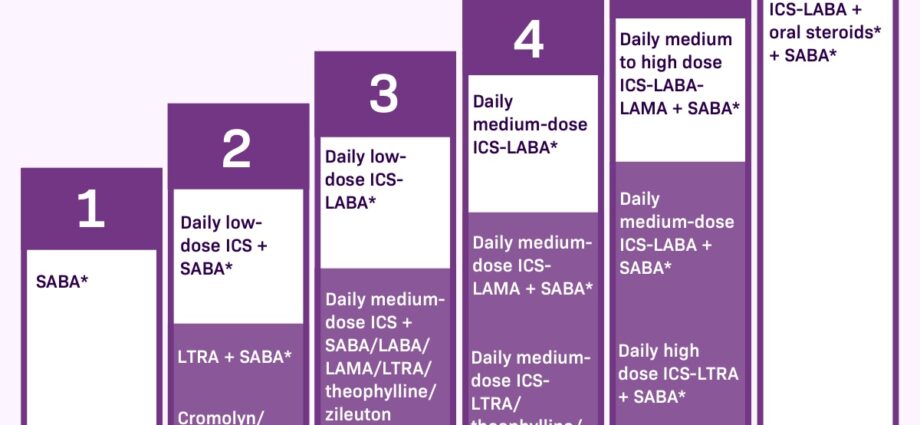
වර්ග 2 ක් ඇත ඖෂධ ඇදුම රෝග ලක්ෂණ පාලනය කිරීමට. පළමු, කැඳවනු ලැබේ අර්බුදය හෝ ගලවා ගැනීමේ ඖෂධ, රෝග ලක්ෂණ ඇති විට ගත යුතුය. ඔවුන් ක්ෂණික සහන ක්රියාමාර්ගයක් ඇත, නමුත් බ්රොන්කයි වල දැවිල්ල සන්සුන් නොකරන්න.
අනෙකුත් ඖෂධ වේ පාලනය හෝ පසුබිම් ප්රතිකාර. ඇදුම මධ්යස්ථ සහ ස්ථීර වූ වහාම ශ්වසන අපහසුතාවයක් නොමැති අවස්ථාවලදී පවා ඔවුන් දිනපතා ගත යුතුය. ඔවුන් බ්රොන්කයි වල දැවිල්ල අඩු කිරීමට සහ ප්රහාරයන් ඉවත් කිරීමට හැකි වේ. නිතිපතා නොගතහොත්, ගලවා ගැනීමේ ඖෂධ සඳහා අවශ්ය වන පරිදි, ප්රහාරවල වාර ගණන සහ බරපතලකම වැඩි වේ.
ඇදුම රෝගයෙන් පෙළෙන බොහෝ දෙනෙක් අතර ඇති වෙනස සම්පූර්ණයෙන්ම තේරුම් නොගනිති අර්බුදය ප්රතිකාර සහ පාලනය ප්රතිකාර. ඔබේ එක් එක් ඖෂධ මොනවාද යන්න සහ ඔබ ඒවා කොපමණ වාරයක් භාවිතා කළ යුතුද යන්න තේරුම් ගැනීමට වග බලා ගන්න. |
අර්බුද (හෝ ගලවා ගැනීමේ) ප්රතිකාර
අර්බුද ඖෂධ ඇතුළුව විවිධ නියමයන් මගින් යොමු කෙරේ බ්රොන්කොඩිලේටර් වේගයෙන් ක්රියා කිරීම හෝ beta2 agonists කෙටි රංගනය. ඒවා භාවිතා කරනු ලබන්නේ ප්රහාරයක රෝග ලක්ෂණ සමනය කිරීමට (කැස්ස, පපුවේ තද ගතිය, හුස්ම හිරවීම සහ හුස්ම හිරවීම) හෝ වෙහෙස මහන්සි වී ඇදුම තුළ ව්යායාම කිරීමට පෙර පමණි. මෘදු, කඩින් කඩ ඇදුම වලදී, අල්ලාගැනීමේ ප්රතිකාරය අවශ්ය එකම ඖෂධය විය හැක.
මෙම ඖෂධ ඇතුළත් වේ සැල්බටමෝල් වේ ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) හෝ ටර්බියුටලින් (Bricanyl®). ඒවා ආශ්වාස කිරීම මගින් ගනු ලබන අතර මිනිත්තු 1 සිට 3 දක්වා ඉතා ඉක්මනින් ගුවන් මාර්ග පුළුල් කරයි. ඉඳහිට භාවිතා කළහොත් අතුරු ආබාධ ස්වල්පයක් ඇත, නමුත් අධික මාත්රාවලින් ඒවා වෙව්ලීම, ස්නායු භාවය සහ වේගවත් හද ගැස්ම ඇති කළ හැකිය. එය නිතර (සාමාන්යයෙන් සතියකට 3 වතාවකට වඩා) ගැනීමට අවශ්ය බව ඔබට හැඟෙන විට, එයින් අදහස් වන්නේ ඇදුම ප්රමාණවත් ලෙස පාලනය කර නොමැති බවයි. එවිට දැවිල්ලට ප්රතිකාර කිරීම සඳහා පසුබිම් ඖෂධ වෙත යොමු කිරීම අවශ්ය වේ.
ඇදුම රෝගයෙන් පෙළෙන අයෙකුට ඕනෑම තැනක ඇදුම ආක්රමණයක් සිදුවිය හැකි බැවින් තම බ්රොන්කොඩිලේටරය නිතරම රැගෙන යාම වැදගත් වේ. ප්රහාරයක පළමු රෝග ලක්ෂණ වලදී එය ගත යුතු අතර ආශ්වාස 30 ක් අතර අවම වශයෙන් තත්පර 2 ක් රැඳී සිටින්න. |
Ipratropium බ්රෝමයිඩ් ආශ්වාස කිරීම (කලාතුරකින්). එය ශ්වසන මාර්ගයේ මාංශ පේශි හැකිලීමට හේතු වන රසායනික ද්රව්යයක ක්රියාකාරිත්වය අවහිර කරන ප්රතිකොලිනර්ජික් වේ. ආශ්වාස කරන ලද beta2 agonists වලට වඩා අඩු ඵලදායී වන අතර, එය සමහර විට ඒවාට නොඉවසීමේ අවස්ථාවන්හිදී භාවිතා වේ. උපරිම බලපෑම සඳහා පැය 1 සිට 2 දක්වා ගත වේ.
මූලික (පාලන) ප්රතිකාරයක් ලෙස ඖෂධ
අල්ලා ගැනීමේ ඖෂධ හෝ ගලවා ගැනීමේ ඖෂධ මෙන් නොව, DMARDs (පාලන) ඖෂධ වහාම රෝග ලක්ෂණ සමනය නොකරයි. ඒවා සෙමින් ක්රියා කරන අතර දිගු කාලීනව ප්රදාහය සහ අල්ලා ගැනීම් වල වාර ගණන අඩු කරයි. ඒවා දිනපතා ගැනීම වැදගත් වන්නේ එබැවිනි.
කෝටිකොස්ටෙරොයිඩ්. කෝටිකොස්ටෙරොයිඩ් වාතයේ දැවිල්ල අඩු කරන අතර එම නිසා ශ්ලේෂ්මල නිෂ්පාදනය අඩු කරයි. ඒවා සාමාන්යයෙන් කුඩා මාත්රාවලින් ආශ්වාසයක් ලෙස (ඉසින), දිනපතා (උදාහරණයක් ලෙස, Alvesco® සහ Pulmicort®) ගනු ලැබේ. වෛද්යවරයා හැකි අවම ඵලදායී මාත්රාව නිර්දේශ කරයි. ඒවා දින කිහිපයක් වැනි කෙටි කාලයක් සඳහා දරුණු ඇදුම තුළ පෙති ලෙසද ගත හැකිය (උදාහරණ: Prednisolone, methylpredinosolone). ආශ්වාස කිරීමෙන් හෝ ටැබ්ලට් වලින් ගත්තද, ඒවා එකම ආකාරයකින් ක්රියා කරයි, නමුත් ආශ්වාස කිරීම ඉතා අඩු මාත්රාවක්, වඩාත් දේශීය ක්රියාවක් සහ එබැවින් අඩු අතුරු ආබාධ සඳහා ඉඩ සලසයි. මෙම ඖෂධ කාණ්ඩය ඇදුම පාලනය සඳහා වඩාත් ඵලදායී වේ. ඒවායේ බලපෑම දින කිහිපයකින් භාවිතයෙන් පසුව දැනේ.
අහිතකර ප්රතික්රියාව
ආශ්වාස කිරීමෙන් සහ මධ්යස්ථ මාත්රාවලින් ගනු ලැබේ, කෝටිකොස්ටෙරොයිඩ් දිගු කාලයක් ගත වුවද අතුරු ආබාධ අඩුය. රළුබව සහ රළු බව හෝ පෙනුම මුගට් (හෝ කැන්ඩිඩියාසිස්, යීස්ට් දිවේ සුදු ලප සෑදීම නිසා) වඩාත් සුලභ අතුරු ආබාධ වේ. එමනිසා, එක් එක් මාත්රාව ආශ්වාස කිරීමෙන් පසු ඔබේ මුඛය සේදිය යුතුය. කෝටිකොස්ටෙරොයිඩ් පෙති ශක්තිමත් දිගු කාලීන අතුරු ආබාධ ඇති කරයි (අස්ථි දුර්වල වීම, ඇසේ සුද ඇතිවීමේ අවදානම වැඩි වීම ආදිය). ඒවා වෙනත් ප්රතිකාර හා සම්බන්ධ දරුණු ඇදුම රෝගීන් සඳහා වෙන් කර ඇත.
දිගු ක්රියාකාරී බ්රොන්කොඩිලේටර්. ඇදුම රෝග ලක්ෂණ පාලනය කිරීම සඳහා ආශ්වාස කරන ලද කෝටිකොස්ටෙරොයිඩ් පමණක් ප්රමාණවත් නොවන විට මේවා ඒකාබද්ධව නියම කරනු ලැබේ. එම beta2 agonists දිගුකාලීනව ක්රියා කිරීම පැය 12 ක් සඳහා බ්රොන්කොඩිලේෂන් ඇති කරයි. ඔවුන්ගේ කාර්යක්ෂමතාවය විනාඩි 3 සිට 5 දක්වා වේගවත් විය හැක formoterol® (උදා Foradil®, Asmelor®) හෝ මිනිත්තු 15කට පසු මන්දගාමී වේ සැල්මෙටෝරෝල් (Sereven®). ඒවා කෝටිකොස්ටෙරොයිඩ් සමඟ ඒකාබද්ධව භාවිතා වේ. Seretide® (fluticasome / salmeterol) වැනි ඖෂධ වර්ග දෙක ඒකාබද්ධ කරන ආශ්වාස කරන්නන් ඇත. Formoterol (Symbicort®, Innovair® සහ Flutiform®) සමඟ සංයෝජන දිගු කාලීනව දැවිල්ල මත ක්රියා කළද, ගලවා ගැනීමේ ඖෂධයක් ලෙසද භාවිතා කළ හැක.
Antileukotrienes. වාචිකව ගත් විට, ඒවා leukotrienes, ගිනි අවුලුවන ප්රතිචාරයට දායක වන ද්රව්ය නිසා ඇතිවන දැවිල්ල අඩු කරයි.ප්රංශයේ, antileukotrienes පවතී: montelukast (Singulair®). කැනඩාවේ, lezafirlukast (Accolate®) ද ඇත. ඒවා තනිවම හෝ ආශ්වාස කරන ලද කෝටිකොස්ටෙරොයිඩ් සමඟ ඒකාබද්ධව භාවිතා කළ හැකිය. ඒවා ව්යායාමයේදී ඇදුම වැලැක්වීමට, මෘදු ඇදුම වලදී, ආශ්වාස කරන ලද කෝටිකොස්ටෙරොයිඩ් වලින් පමණක් ඇදුම පාලනය නොකරන පුද්ගලයින්ට සහ ඔවුන්ගේ ඉසින වැරදි ලෙස භාවිතා කරන අයට පෙන්වා ඇත.
තියෝපයිලයින්. එය බ්රොන්කොඩිලේටරවලින් පැරණිතම වේ (උදා: Theostat®). අද එය කලාතුරකින් භාවිතා වේ, මන්ද අතුරු ආබාධ නොමැතිව ඵලදායී මාත්රාව සොයා ගැනීමට අපහසුය. ස්ප්රේ ගැනීමට අපහසු පුද්ගලයින්ට රාත්රී ආහාර වේල සමඟ ගැනීම සඳහා එය ටැබ්ලට් එකක් ලෙස නියම කළ හැක.
ප්රති-ඉමියුනොග්ලොබුලින් ඊ. මෙම ඖෂධ කාණ්ඩය වෙනත් ප්රතිකාර මගින් පාලනය කිරීමට අපහසු ඇදුම ඇති පුද්ගලයින්ගේ දරුණු අසාත්මික ඇදුම රෝගයට ප්රතිකාර කිරීමට අදහස් කෙරේ. Omalizumab (Xolair®) 2015 දී ලබා ගත හැකි මෙම පන්තියේ ඇති එකම ඖෂධය වේ. එය මසකට වරක් හෝ දෙවරක් චර්මාභ්යන්තර එන්නත් ලෙස පරිපාලනය කෙරේ.
ඔහු ඇත්තටම වැදගත් රෝග ලක්ෂණ නොමැති වුවද, ඔබේ වෛද්යවරයාගේ උපදෙස් පරිදි පාලන ඖෂධ භාවිතා කිරීමට. නිතිපතා භාවිතයෙන් තොරව, බ්රොන්කයි වල දැවිල්ල දිගටම පවතින අතර ඇදුම ආක්රමණ නිතර නිතර විය හැක. |
වෛද්ය ඇනබෙල් කර්ජන් පෙනහළු විශේෂඥ වෛද්යවරයාගේ මතය:
පුද්ගලයෙකුට ඇදුම ඇති විට, කිසිවක් නොකර රෝග ලක්ෂණ ඇති බව පිළි නොගත යුතුය. නිදසුනක් වශයෙන්, ඔබ හුස්ම හිරවීම, කුඩා කැස්ස, රාත්රියේ හුස්ම ගැනීමේ අපහසුතාවයන් නොඉවසිය යුතුය. රෝගය පරිණාමය වීමට ඉඩ නොදිය යුතුය, මන්ද අප එය ප්රතිකාර නොකර වෙහෙසට පත් වුවහොත්, එය කාලයත් සමඟ බ්රොන්කයි පිරිහීමට ලක්විය හැකි නිසා, රෝග ලක්ෂණ ස්ථිරව නරක අතට හැරිය හැකි අතර, දරුණු අවස්ථාවල දී නිතර නිතර ද්විතියික ආසාදන හා රෝහල් ගත වේ. ඔබේ වෛද්යවරයා සමඟ අවම ඵලදායී ප්රතිකාරයක් සොයා ගැනීම වඩා හොඳය.
ඇදුම රෝගයෙන් පෙළෙන දරුවන්ගේ දෙමාපියන්ට මෙය විශේෂයෙන් වැදගත් වේ. ඔවුන් තම දරුවන්ට බෙහෙත් දීමට බොහෝ විට මැලි වන අතර මෙය තේරුම් ගත හැකිය. නමුත් මේ අවස්ථාවේ දී, ඔවුන් වැරදියි. මෙම දරුවන්ට ඔවුන්ගේ ශ්වසන ප්රාග්ධනය වැඩිහිටි වියේදී ලබා ගැනීම සඳහා නිසි ලෙස සංවර්ධනය කිරීමට අවස්ථාව ලබා දිය යුතුය. ඉන්පසුව, ප්රතිකාර නොකළ ඇදුම රෝග ලක්ෂණ ඇති දරුවෙකු දුර්වල ලෙස නිදාගෙන, ක්රීඩා කිරීමට අපහසු වන අතර හොඳින් වැඩෙන්නේ නැත. ප්රතිකාර සමඟ, ඔහුට හොඳක් දැනෙන අතර අනාගතය සඳහා ඔහුගේ බ්රොන්කයි ආරක්ෂා කරයි.