අන්තර්ගතය
Trisomy 21 යනු කුමක්ද?
"වර්ණදේහ අසාමාන්යතා" කාණ්ඩයට පැමිණීම, ට්රයිසෝමි යනු වර්ණදේහවල කතාවකි, වෙනත් වචන වලින් ජානමය ද්රව්ය. ඇත්ත වශයෙන්ම, ඩවුන්ගේ සින්ඩ්රෝමය නොමැති පුද්ගලයෙකු තුළ, වර්ණදේහ යුගල වශයෙන් ගමන් කරයි. මිනිසුන් තුළ වර්ණදේහ යුගල 23 ක් හෝ සම්පූර්ණ වර්ණදේහ 46 ක් ඇත. අපි ට්රයිසෝමි ගැන කතා කරන්නේ අවම වශයෙන් එක් යුගලයකට දෙකක් නොව වර්ණදේහ තුනක් නොමැති විටය. මෙම වර්ණදේහ විෂමතාවය හවුල්කරුවන් දෙදෙනෙකුගේ ජානමය උරුමය බෙදා හැරීමේදී, ගැමට් (ඕසයිට් සහ ශුක්රාණු) නිර්මාණය කිරීමේදී, පසුව සංසේචනය කිරීමේදී සිදුවිය හැක.
ට්රයිසෝමි මගින් ඕනෑම වර්ණදේහ යුගලයකට බලපෑම් කළ හැකි අතර, වඩාත් ප්රකට වන්නේ ට්රයිසෝමි 21 වන අතර එය 21 වැනි වර්ණදේහ යුගලයට අදාළ වේ.
වඩාත් සුලභ සහ ශක්ය ට්රයිසෝමි, ට්රයිසෝමි 21, ද හැඳින්වේ ඩවුන් සින්ඩ්රෝමය, සාමාන්යයෙන් ගැබ්ගැනීම් 27 න් 10 ක් නිරීක්ෂණය කරනු ලැබේ. මවගේ වයස සමඟ එහි සංඛ්යාතය වැඩි වේ. ප්රංශයේ ඩවුන්ස් සින්ඩ්රෝමය සහිත පුද්ගලයන් 000ක් පමණ සිටින බව ගණන් බලා ඇත (ප්රංශයේ වසරකට උපත් 50ක් පමණ).
ඩවුන්ගේ සින්ඩ්රෝමයේ උපප්රවර්ග තුනක් ඇති බව සලකන්න:
- නිදහස්, සම්පූර්ණ සහ සමජාතීය ට්රයිසෝමි 21, එය ට්රයිසෝමි 95 හි ආසන්න වශයෙන් 21% ක් නියෝජනය කරයි:
21 වර්ණදේහ තුන එකිනෙකින් වෙන් වී ඇත, විෂමතාවය සමස්ත වර්ණදේහ 21 ගැන සැලකිලිමත් වන අතර පරීක්ෂා කරන ලද සියලුම සෛලවල නිරීක්ෂණය කරන ලදී (අවම වශයෙන් රසායනාගාරයේ විශ්ලේෂණය කරන ලද ඒවා);
- mosaic trisomy 21:
වර්ණදේහ 47ක් සහිත සෛල (3 වර්ණදේහ 21 ඇතුළුව) වර්ණදේහ 46ක් ඇතුළුව වර්ණදේහ 2ක් සහිත සෛල සමඟ සහජීවනය 21. සෛල කාණ්ඩ දෙකේ අනුපාතය එක් විෂයකින් තවත් විෂයයකට වෙනස් වේ, නමුත් එක් ඉන්ද්රියකින් හෝ වෙනත් ඉන්ද්රියයකින්ද වෙනස් වේ. එකම පුද්ගලයා තුළ එක් පටකයක් තවත් පටකයක්;
- ට්රයිසෝමි 21 මාරුවෙන් මාරුවට:
karyotype (එනම්, සියලුම වර්ණදේහවල සැකැස්ම) වර්ණදේහ තුනක් 21 පෙන්වයි, නමුත් සියල්ල එකට කාණ්ඩගත නොවේ. වර්ණදේහ තුනෙන් එකක් 21, උදාහරණයක් ලෙස 14 හෝ 12 වර්ණදේහ දෙකක් සමඟ විය හැකිය.
ඩවුන්ගේ සින්ඩ්රෝමය ඇතිවීමට හේතු සහ අවදානම් සාධක
ට්රයිසෝමි 21 ප්රතිඵලය වන්නේ සංසේචනය වන අවස්ථාවේදී සිදුවන සෛල බෙදීමේදී වර්ණදේහවල දුර්වල ව්යාප්තිය හේතුවෙනි. මෙම අවස්ථාවේදී, මෙය සිදුවන්නේ ඇයිද යන්න තවමත් පැහැදිලි නැත. අනෙක් අතට, ප්රධාන අවදානම් සාධකය අපි දනිමු: අනාගත මවගේ වයස.
වයසින් වැඩි කාන්තාවක්, ට්රයිසෝමි සහිත දරුවෙකු සහ ෆෝටියෝරි ට්රයිසෝමි 21 සමඟ උපත ලැබීමට වැඩි ඉඩක් ඇත. අවුරුදු 1/1 සිට 500 දක්වා, මෙම සම්භාවිතාව වසර 20/1 සිට අවුරුදු 1 දක්වා, පසුව 000/30 දක්වා ඉහළ යයි. අවුරුදු 1, සහ 100/40 සිට අවුරුදු 1 දක්වා පවා.
මාතෘ වයසට අමතරව, ඩවුන්ගේ සින්ඩ්රෝමය සහිත දරුවෙකු ලැබීමේ තවත් පිළිගත් අවදානම් සාධක දෙකක් ඇති බව සලකන්න, එනම්:
- දෙමව්පියන්ගෙන් එක් අයෙකුගේ වර්ණදේහ 21 සමඟ සම්බන්ධ වූ වර්ණදේහ අසාමාන්යතාවයක් තිබීම (එය පසුව ස්ථාන මාරුවෙන් ට්රයිසෝමියක් ඇති කරයි);
- දැනටමත් ඩවුන්ගේ සින්ඩ්රෝමය සහිත දරුවෙකු බිහි කර ඇත.
ඩවුන්ගේ සින්ඩ්රෝමයේ සලකුණු මොනවාද?
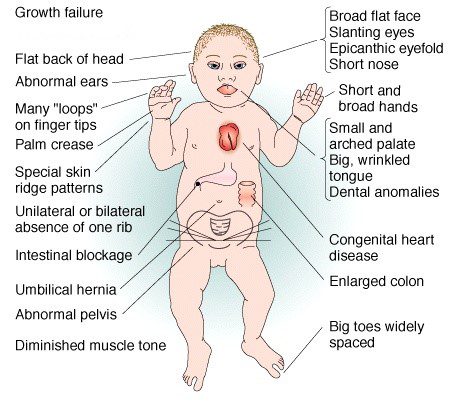
හිස සහ මුහුණෙහි ලාක්ෂණික පෙනුමට අමතරව (කුඩා සහ වටකුරු හිස, නාසයේ තරමක් සලකුණු කරන ලද මූල, ඇස් පළල, බෙල්ල කුඩා සහ පළල, ආදිය) ඇත. වෙනත් ලාක්ෂණික භෞතික සංඥා: ස්ට්රැබිස්මස්, අත් සහ කෙටි ඇඟිලි, කෙටි උස (වැඩිහිටියෙකුට කලාතුරකින් අඩි හයකට වඩා වැඩි), දුර්වල මාංශ පේශි තානය (හයිපොටෝනියාව) සහ සමහර විට අඩු හෝ වැඩි බරපතල අක්රමිකතා, හෘද, අක්ෂි, ආහාර දිරවීමේ, විකලාංග.
වියුක්ත හැකියාවන්ට බලපාන විවිධ තීව්රතාවයේ බුද්ධිමය ආබාධයක් ද නිරීක්ෂණය කෙරේ. කෙසේ වෙතත්, බුද්ධිමය හිඟයේ වැඩි හෝ අඩු වැදගත්කම බලපෑමට ලක් වූ පුද්ගලයින්ගේ යම් ස්වාධීනත්වයක් බැහැර නොකරන බව සලකන්න. සෑම දෙයක්ම ඩවුන්ගේ සින්ඩ්රෝමය ඇති සෑම දරුවෙකුගේම සහාය, අධ්යාපනය සහ අධීක්ෂණය මත රඳා පවතී.
ඩවුන්ගේ සින්ඩ්රෝමයේ ප්රතිවිපාක සහ සංකූලතා මොනවාද?
ඩවුන්ගේ සින්ඩ්රෝමයේ ප්රතිවිපාක අන් කිසිවක් නොව, බුද්ධිමය ආබාධයකින් ආරම්භ වන එය ඇති කරන සංඥා ය.
නමුත් සම්භාව්ය රෝග ලක්ෂණ වලින් ඔබ්බට, ට්රයිසෝමි 21 මගින් ENT ගෝලයේ රෝග, ආසාදන වලට වැඩි සංවේදීතාවයක්, නිරන්තර කණ ආසාදන හේතුවෙන් බිහිරි භාවයේ වැඩි අවදානමක්, දෘශ්ය ගැටළු (මයෝපියාව, ස්ට්රැබිස්මස්, මුල් ඇසේ සුද ඉවත් කිරීම), අපස්මාරය, සන්ධි විකෘතිතා (ස්කෝලියෝසිස්) ඇති කළ හැකිය. , kyphosis, hyperlordosis, luxable kneecaps, etc.) ligament hyperlaxity, ආහාර දිරවීමේ ගැටළු, නිතර නිතර autoimmune රෝග, හෝ ඊටත් වඩා නිතර පිළිකා (ළමා ලියුකේමියාව , වැඩිහිටි වියේදී ලිම්ෆෝමාව) සම්බන්ධ ...
Screening: Down's syndrome පරීක්ෂණය සිදු වන්නේ කෙසේද?
දැනට ප්රංශයේ, ට්රයිසෝමි 21 සඳහා වන පරීක්ෂණ පරීක්ෂණය ක්රමානුකූලව ගර්භනී කාන්තාවන් සඳහා පිරිනමනු ලැබේ. එය රුධිර පරීක්ෂණයක පළමු ස්ථානයේ සහ අල්ට්රා සවුන්ඩ් සමඟ සම්බන්ධ වන අතර, එය ඇමසනාේරියා සති 11 සහ 13 අතර සිදු වේ, නමුත් සති 18 ක් දක්වා ඇමසනාේරියා ඇති විය හැක.
මවගේ රුධිරයේ ඇති සෙරුමය සලකුණු (ප්රෝටීන) විශ්ලේෂණය, අල්ට්රා සවුන්ඩ් මිනුම් (විශේෂයෙන් නූචල් විනිවිදභාවය) සහ අනාගත මවගේ වයසේදී, ඩවුන්ගේ සින්ඩ්රෝමය සහිත දරුවෙකු බිහි කිරීමේ අවදානම ගණනය කිරීමට ඉඩ සලසයි.
මෙය සම්භාවිතාවක් මිස නිශ්චිත භාවයක් නොවන බව සලකන්න. අවදානම 1/250 ට වඩා වැඩි නම්, එය "ඉහළ" ලෙස සැලකේ.
ගණනය කළ අවදානම 1/250 ට වඩා වැඩි නම්, අතිරේක පරීක්ෂණ පිරිනමනු ලැබේ: ආක්රමණශීලී නොවන පූර්ව ප්රසව පරීක්ෂාව, හෝ amniocentesis.
ට්රයිසෝමි 21: කුමන ප්රතිකාරයද?
දැනට, ට්රයිසෝමි 21 "සුව කිරීමට" ප්රතිකාරයක් නොමැත. ඔබ ජීවිතය සඳහා මෙම වර්ණදේහ අසාමාන්යතාවයේ වාහකයෙකි.
කෙසේ වෙතත්, පර්යේෂණයේ මාර්ග ගවේෂණය කරනු ලබන්නේ, විශේෂයෙන්ම, අතිරික්ත වර්ණදේහ ඉවත් කිරීම නොව, එහි බලපෑම අවලංගු කිරීමේ අරමුණ ඇතිවය. නමුත් මෙම වර්ණදේහය මේවායින් කුඩාම වුවද, එහි ජාන 250 කට වඩා අඩංගු වේ. එය සම්පූර්ණයෙන්ම මකා දැමීම හෝ එය නිහඬ කිරීම පවා ඍණාත්මක ප්රතිවිපාක ඇති කළ හැකිය.
අධ්යයනයට ලක්ව ඇති තවත් ප්රවේශයක් නම්, ක්රොමෝසෝම 21 හි ඇතැම් නිශ්චිත ජාන අධික ලෙස ඉලක්ක කර ඒවා මත ක්රියා කිරීමටයි. මේවා ඩවුන්ගේ සින්ඩ්රෝමය ඇති පුද්ගලයින්ගේ ඉගෙනීම, මතකය හෝ සංජානන දුෂ්කරතා සමඟ සමීප සම්බන්ධයක් ඇති ජාන වේ.
Trisomy 21: එහි කළමනාකරණය
ඩවුන්ගේ සින්ඩ්රෝමය ඇති දරුවෙකු වැඩිහිටි වියේදී යම් ස්වාධීනත්වයකට ළඟා වන අතර ඔහුගේ සෞඛ්යය සම්බන්ධයෙන් ඕනෑවට වඩා සංකූලතා ඇති නොවන පරිදි වෛද්ය පසු විපරමක් උපදෙස් දීමට වඩා වැඩි ය.
මක්නිසාද යත් විභව සංජානනීය අක්රමිකතා වලට අමතරව, ට්රයිසෝමි 21 හයිපෝතිරොයිඩ්වාදය, අපස්මාරය හෝ නින්දේ ඇප්නියා සින්ඩ්රෝමය වැනි වෙනත් ව්යාධිවල අවදානම වැඩි කරයි. එබැවින් උපතේදීම සම්පූර්ණ වෛද්ය පරීක්ෂණයක් අවශ්ය වේ. කොටස් ගැනීමට, නමුත් ජීවිත කාලය පුරා නිතිපතා.
මෝටර් කුසලතා, භාෂාව, සන්නිවේදනය, ඩවුන්ගේ සින්ඩ්රෝමය ඇති දරුවන්ට ඔවුන්ගේ හැකියාවන් උපරිම ලෙස වර්ධනය කර ගැනීමට උපකාර කිරීම සඳහා විශේෂඥයින් කිහිප දෙනෙකුගේ සහාය අවශ්ය වේ. එමගින්, මනෝචිකිත්සකයින්, භෞත චිකිත්සකයින් හෝ කථන චිකිත්සකයින් ඩවුන්ගේ සින්ඩ්රෝමය ඇති දරුවෙකුගේ ප්රගතිය සඳහා නිතිපතා දැකිය යුතු විශේෂඥයින් වේ.
ප්රංශයේ ප්රධාන භූමිය පුරා සහ විදේශයන්හි ව්යාප්තව ඇති CAMSPs හෝ මුල් වෛද්ය-සමාජ ක්රියාකාරී මධ්යස්ථාන, ඩවුන්ගේ සින්ඩ්රෝමය සහිත දරුවන් රැකබලා ගැනීමට න්යායාත්මකව සමත් වේ. CAMSPs විසින් සිදුකරනු ලබන සියලුම මැදිහත්වීම් සෞඛ්ය රක්ෂණය මගින් ආවරණය කෙරේ. CAMSPs සඳහා 80% අරමුදල් සපයනු ලබන්නේ ප්රාථමික සෞඛ්ය රක්ෂණ අරමුදලෙන් වන අතර 20%ක් ඔවුන් යැපෙන මහා සභාව මගිනි.
ඩවුන්ගේ සින්ඩ්රෝමය වටා පවතින විවිධ සංගම් ඇමතීමට ඔබ පසුබට නොවිය යුතුය, මන්ද ඔවුන්ට තම දරුවා රැකබලා ගැනීමට හැකි වෘත්තිකයන් සහ ව්යුහයන් වෙත දෙමාපියන් යොමු කළ හැකි බැවිනි.
ලෝක ඩවුන් සින්ඩ්රෝම් දිනය
සෑම වසරකම මාර්තු 21 ලෝක ඩවුන් සින්ඩ්රෝම් දිනයයි. මෙම දිනය අහම්බෙන් තෝරාගෙන නැත, මන්ද එය ඉංග්රීසියෙන් 21/21 හෝ 03/3 වන අතර, එය වර්ණදේහ තුනක් 21 තිබීම ප්රතිරාවය කරයි.
2005 වසරේ ප්රථම වරට සංවිධානය කරන ලද මෙම දිනය වර්තමානයේ බුද්ධිමය ආබාධ සහිත පුද්ගලයින්ගේ මානසික අවපීඩනයට ප්රධානතම හේතුව වන මෙම ව්යාධි විද්යාව පිළිබඳව සාමාන්ය ජනතාව වඩාත් හොඳින් දැනුවත් කිරීම අරමුණු කරයි. රෝගය ඇති පුද්ගලයින් සමාජයට වඩා හොඳින් ඒකාබද්ධ කිරීම සඳහා මෙම තත්ත්වය පිළිබඳව දැනුවත් කිරීම සහ වෛද්ය හා අධ්යාපන මට්ටමින් ඔවුන් දෙදෙනාව වඩා හොඳින් රැකබලා ගැනීම සඳහා පර්යේෂණ දිගටම කරගෙන යාම යන දෙකම අදහසයි.
ඩවුන්ගේ සින්ඩ්රෝමය පිළිබඳ දැනුවත් කිරීම සඳහා නොගැලපෙන මේස්
“Down Syndrome International” (DSI) සංගමය විසින් 2015 දී ආරම්භ කරන ලද සහ ට්රයිසෝමි 21 ප්රංශය විසින් ප්රතිවර්තනය කරන ලද, # socksbatlle4Ds (Down Syndrom සඳහා මේස් සටන) මෙහෙයුම මාර්තු 21 වන දිනට යෙදෙන ලෝක ඩවුන් සින්ඩ්රෝම් දිනය සඳහා නොගැලපෙන මේස් පැළඳීමෙන් සමන්විත වේ. ඉලක්කය: විවිධත්වය සහ වෙනස ප්රවර්ධනය කිරීම පමණක් නොව, ඩවුන්ගේ සින්ඩ්රෝමය ඇති පුද්ගලයින්ගේ ජීවිතය සහ ඔවුන්ට සහාය වීමට ක්රියා කරන සංගම් පිළිබඳව දැනුවත් කිරීම.