අන්තර්ගතය
උකුලේ ඩිස්ප්ලාසියාව යනු කුමක්ද?
Hip dysplasia යනු සන්ධිය සෑදෙන කලවා හිස සහ ඇසිටබුලම් හන්දියේ ඇති අස්ථි, කණ්ඩරාවන් සහ බන්ධනීයන්ගේ සහජ නොමේරූ භාවයයි. සරල වචන වලින් - සන්ධියේ අසම්පූර්ණ සංවර්ධනය.
රෝගය සඳහා අවදානම් කණ්ඩායමේ ප්රධාන වශයෙන් විශාල බරක් සහ බ්රේච් ඉදිරිපත් කිරීමේදී උපත ලබන දරුවන් වේ.
රෝග විනිශ්චය බිය විය යුතු නැත, "දරුවා ඇවිදින්නේ නැත" හෝ "ඔහුගේ මුළු ජීවිත කාලයම අඩපණ වනු ඇත" - මෙය කළ හැක්කේ උකුල් ඩිස්ප්ලාසියාවේ ආන්තික ස්වරූපයකින් පමණි. බොහෝ අවස්ථාවන්හීදී, උකුල් ආබාධ සහිත දරුවන් සාමාන්යයෙන් ගමන් කරයි, නමුත් කලවයේ හිසෙහි “ඩොකින්” සහ උකුල් සන්ධියේ කුහරය උල්ලංඝනය කරමින්, දරුවා වැඩෙන විට බර අසමාන ලෙස බෙදා හරින අතර ඔහුගේ ක්රියාකාරකම් වැඩි වන අතර සංකූලතා ඇති විය හැක.
නව යොවුන් වියේ සහ වැඩිහිටි අවධියේදී උකුල් සන්ධියේ නොමේරූ උල්ලංඝනය වීම වැළැක්වීම සඳහා ළමා කාලයේ දී රෝගය හඳුනා ගැනීම වැදගත්ය.
ළමුන් තුළ උකුල් ඩිස්ප්ලාසියාව ඇතිවීමට හේතු
දරුවෙකුගේ උකුල් ඩිස්ප්ලාසියාවේ පෙනුමට බලපාන සාධක කිහිපයක් තිබේ:
- පරම්පරාව. මෙම ව්යාධිවේදය බොහෝ විට නිරීක්ෂණය කරනු ලබන්නේ පියා සහ මව උකුල් සන්ධියේ සංජානනීය වර්ධන ආබාධවලින් පෙළෙන දරුවන් තුළ ය;
- දරුණු විෂ වීම;
- ගර්භණී සමයේදී ඕනෑම ඖෂධයක් ගැනීම;
- විශාල පළතුරු;
- ග්ලූටියල් ඉදිරිපත් කිරීම;
- ජලය නොමැතිකම;
- නාරිවේද ගැටළු.
ළමුන් තුළ උකුල් ඩිස්ප්ලාසියාවේ රෝග ලක්ෂණ
- උකුල් සන්ධියේ අස්ථාවරත්වය;
- විස්ථාපනය සහ femoral හිස එහි මුල් ස්ථානය වෙත ආපසු;
- බලපෑමට ලක් වූ උකුල් සන්ධියේ සීමිත පැහැර ගැනීම;
- කලවා පිටුපස අසමමිතික නැමීම්;
- බලපෑමට ලක් වූ කකුලේ පැහැදිලි කෙටි කිරීම.
අලුත උපන් බිළිඳකු තුළ දැකිය හැකි පළමු ලකුණ වන්නේ උකුල් වල අස්ථාවරත්වයයි, නමුත් 80% ක්ම මෙය තනිවම පහව යයි.
ළමුන් තුළ උකුල් ඩිස්ප්ලාසියාවට ප්රතිකාර කිරීම
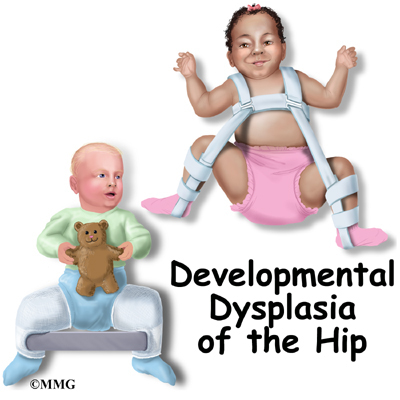
ඩිස්ප්ලාසියාවට ප්රතිකාර කිරීම සඳහා කකුල් විහිදුවන මෘදු විකලාංග උපාංග (ෆ්රීක්ගේ කොට්ටය, පව්ලික් ස්ට්රප්, බෙකර්ගේ පෑන්ටි, විලෙන්ස්කි හෝ වොල්කොව්ගේ ප්රත්යාස්ථ ස්ප්ලින්ට්) සහ චිකිත්සක අභ්යාසවල ආධාරයෙන් ස්ථාවර ස්ථානයක් ඇතුළත් වේ.
රෝග විනිශ්චය
- ඔබේ දරුවා උකුල් ආබාධයක් ඇති බවට සැක කරන්නේ නම්, උකුල් වල සන්ධිවල අල්ට්රා සවුන්ඩ් සහ / හෝ එක්ස් කිරණ පරීක්ෂණයක් පැවැත්වීම අවශ්ය වේ, - මිහායිල් මාෂ්කින් පවසයි.
රෝග විනිශ්චය කිරීමට වඩාත්ම දුෂ්කර දෙය වන්නේ 1 වන උපාධියේ උකුල් ඩිස්ප්ලේෂියාවයි (පූර්ව සුඛෝපභෝගීත්වය). මෙම අවස්ථාවේ දී, සමේ නැමීමේ අසමමිතිය සහ ක්ලික් කිරීමක ධනාත්මක රෝග ලක්ෂණයක් පමණක් හඳුනාගත හැකිය (ලාක්ෂණික ක්ලික් කිරීමක් ඇසේ, කකුල් දණහිසට සහ උකුලේ සන්ධිවල දෙපැත්තට නැමී ඇති විට විස්ථාපනය අඩු වීම පෙන්නුම් කරයි).
ළදරුවන්ගේ 2 වන උපාධියේ (subluxation) හිප් ඩිස්ප්ලාසියාව හඳුනාගනු ලබන්නේ අසමමිතික සමේ නැමීම්, ධනාත්මක ක්ලික් කිරීමේ රෝග ලක්ෂණයක් සහ සීමිත උකුල් පැහැර ගැනීමේ රෝග ලක්ෂණයක් හඳුනා ගැනීමෙනි.
3 වන උපාධිය (විස්ථාපනය) හි උකුලේ ඩිස්ප්ලාසියාව සමඟ, රෝගය උච්චාරණය කරනු ලැබේ, දරුවාගේ දෙමව්පියන්ට උල්ලංඝනය කිරීම් දැකිය හැකිය. රෝග විනිශ්චය සම්පූර්ණයෙන්ම තහවුරු කිරීම සඳහා අධ්යයන අවශ්ය වේ.
දරුවෙකු තුළ උකුලේ ඩිස්ප්ලාසියාවේ සලකුණු තිබේ නම්, 100% ක්ම අල්ට්රා සවුන්ඩ් පරීක්ෂණයක් නියම කරනු ලැබේ. X-ray යනු ජීවිතයේ හත්වන මාසයේ සිට වඩාත් තොරතුරු සහිත රෝග විනිශ්චය ක්රමයකි.
චිකිත්සාව
ළමුන් තුළ උකුල් ආබාධ සඳහා නවීන ගතානුගතික ප්රතිකාර පහත සඳහන් මූලික මූලධර්ම මත පදනම් වේ: අත් පා අඩු කිරීම සඳහා කදිම ස්ථානයක් ලබා දීම (නැමීම සහ පැහැර ගැනීම), හැකි ඉක්මනින් ආරම්භය, ක්රියාකාරී චලනයන් පවත්වා ගැනීම, දිගු කාලීන අඛණ්ඩ ප්රතිකාර, අතිරේක ක්රම භාවිතා කිරීම නිරාවරණය (චිකිත්සක අභ්යාස, සම්බාහන, භෞත චිකිත්සාව).
කොන්සර්වේටිව් ප්රතිකාරය අල්ට්රා සවුන්ඩ් සහ X-ray පරීක්ෂණය පාලනය යටතේ දිගුකාලීන චිකිත්සාව ඇතුළත් වේ.
උකුල් ඩිස්ප්ලේසියාවට ප්රතිකාර කිරීමේ වඩාත් පොදු ක්රමය වන්නේ මාස 3 ක් දක්වා පුළුල් swaddling, වසරේ පළමු භාගය අවසන් වන තුරු Freik කොට්ටය හෝ Pavlik stirrups, සහ අනාගතයේ දී - අවශේෂ දෝෂ පසු රැකවරණය සඳහා විවිධ පැහැරගැනීම් splints.
උකුල් ආබාධ සහිත ළමුන් සඳහා, භෞත චිකිත්සක අභ්යාස (ව්යායාම චිකිත්සාව) ජීවිතයේ පළමු දින සිට දක්වා ඇත. එය දරුවාගේ සම්පූර්ණ ශාරීරික හා මානසික සංවර්ධනය සහතික කරයි.
එසේම, ව්යාධිවේදය සහිත දරුවෙකුගේ ජීවිතයේ පළමු දින සිට, සම්බාහනය නියම කරනු ලැබේ - එය ද්විතියික මාංශ පේශි ඩිස්ට්රෝෆි වැළැක්වීමට උපකාරී වේ, බලපෑමට ලක් වූ පාදයේ රුධිර සංසරණය වැඩි දියුණු කිරීම සහ එමගින් ව්යාධිවේදය ඉක්මනින් ඉවත් කිරීමට දායක වේ.
කොන්සර්වේටිව් ප්රතිකාරය අකාර්යක්ෂම වන විට, මෙහෙයුම් පෙන්නුම් කරන්නේ සන්ධියේ රළු ව්යුහයක් සමඟ පමණි. ශල්යකර්මයකින් තොරව විස්ථාපනය අඩු කිරීම කළ නොහැකි විට ශල්ය ක්රම ද භාවිතා වේ.
නිවසේදී ළමුන් තුළ උකුල් ආබාධ වැළැක්වීම
- නියමිත වේලාවට ගර්භණී සමයේදී ජෛව රසායනික සහ අල්ට්රා සවුන්ඩ් පරීක්ෂණ සිදු කරන්න;
- දරුවා තදින් swaddd කරන්න එපා, swaddling විට කකුල් කෙළින් කරන්න එපා;
- පාදයක් සහිත පිළිගැනීමක් තිබේ නම්, ජම්පර් භාවිතා නොකරන්න;
- දරුවා ඝන පිටුපස සපත්තු පැළඳිය යුතුය;
- විටමින් D3 ගැනීම (ආරම්භ කිරීමට, ළමා රෝග විශේෂඥ වෛද්යවරයෙකුගෙන් විමසන්න);
- දරුවා ඇවිදීමට ඉගෙන ගැනීමෙන් පසු මාස 1, 3, 6 සහ වසර 1 දී විකලාංග වෛද්යවරයෙකු විසින් දරුවාගේ වැළැක්වීමේ පරීක්ෂණ.
ජනප්රිය ප්රශ්න සහ පිළිතුරු
පිළිතුරු මිහායිල් මාෂ්කින්, ආචාර්ය උපාධිය, සහතික කළ ඔස්ටියෝපති, චිරොක්ට්රැක්ටර්, විකලාංග වෛද්ය.