පියයුරු විශාල කිරීම සහ ප්රතිසංස්කරණය කිරීම
වෛද්ය විස්තරය
බොහෝ කාන්තාවන් විශාල පියයුරු ඇති කර ගැනීමට කැමැත්තක් දක්වයි, ඔවුන්ගේ පියයුරු සෑම විටම ඉතා කුඩා හෝ ගර්භණීභාවය හෝ බර අඩු වීම හේතුවෙන් ඉතා කුඩා වී ඇති බව විශ්වාස කරයි. ඕනෑම අවස්ථාවක, බහුලව භාවිතා වන ප්රවේශය වන්නේ ප්රෝටේෂස් හෝ පියයුරු බද්ධ කිරීමයි. විද්යාත්මක සාහිත්යයට අනුව, විශාල පියයුරු ඇති කිරීමට කැමති කාන්තාවන්ගෙන් 1% කටත් වඩා අඩු ප්රමාණයක් ශල්යකර්මයකට භාජනය වීමට සූදානම්ය1. එනම්, එක්සත් ජනපදයේ, රූපලාවණ්ය හේතූන් මත බද්ධ කිරීම් තෝරා ගන්නා කාන්තාවන් සහ ගැහැණු ළමයින් සංඛ්යාව 1997 සහ 2000 අතර දෙගුණයකටත් වඩා වැඩි වී තිබේ.2.
වෛද්ය ප්රතිකාර
පියයුරු තැන්පත් කිරීමේ ක්රමය
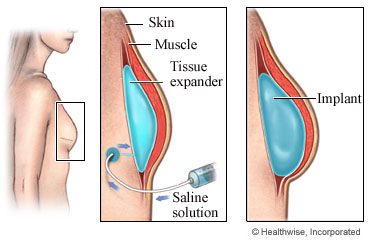
තම පියයුරු ප්රමාණය ප්රමාණවත් නොවන බව සලකන කාන්තාවකට තෘප්තිය ලබා දීම සඳහා වඩාත් නිරන්තර හා විශ්වාසදායක ක්රියා පටිපාටිය මෙයයි. ශල්යකර්මයට කෘත්රිම පාදයක් ඇතුල් කිරීම ඇතුළත් වේ, සාමාන්යයෙන් පියයුරු ආශ්රිත ප්රදේශය වටා ඇති කැපුමක් හරහා.
2001 වසරේ සිට, ශල්ය වෛද්යවරුන් සමෝධානික සිලිකොන් ජෙල් භාවිතා කර ඇති අතර, සිලිකොන් ජෙල් පියයුරු කෘත්රිම කෘත්රිම සඳහා වැඩි උනන්දුවක් ඇති වී තිබේ. පියයුරු වල ස්පර්ශය සමහර විට අඩු ප්රසන්න වන අතර මෙම වර්ගයේ කෘත්රිම ආකාරයේ අවපාතය නිතර සිදුවන බැවින් කායික සෙරුමය අඩංගු වෙනත් කෘතිම කෘත්රිම, එනම් සේලයින් ද්රාවණයක් දැන් බොහෝ අඩුවෙන් භාවිතා වේ.
Lipofilling හෝ fat autografting ක්රමය
මෙම ශල්ය තාක්ෂණය3 පියයුරු ඉවත් කිරීමේ ශල්යකර්මයෙන් පසු පියයුරු ප්රතිනිර්මාණය කිරීම සඳහා බොහෝ විට භාවිතා වේ, රූපලාවණ්ය පියයුරු විශාල කිරීම සඳහා වඩාත් කලාතුරකිනි. එය පියයුරු වලට නැවත එන්නත් කිරීම සඳහා කාන්තාවගේ ශරීරයෙන් (බඩ, කලවා, සෑදල බෑග්) මේදය ගැනීමෙන් සමන්විත වේ. මෙම ක්රමය වඩාත් සුදුසු බව පෙනේ, නමුත් දුෂ්කරතා කිහිපයක් ඉදිරිපත් කරයි: එන්නත් කරන ලද මේදයේ කොටසක් පසුව ශරීරය විසින් අවශෝෂණය කර ඇත. තවද මේදය අවශෝෂණය කිරීමේ වේගය පුරෝකථනය කිරීම දුෂ්කර වන අතර, පියයුරු අසමමිතිය හෝ ප්රමාණවත් පියයුරු පරිමාවක් ඇති කරයි. මෙය බොහෝ විට නැවත ස්පර්ශ කිරීම අවශ්ය වේ. අනෙක් අතට, එහි අවශෝෂණය සඳහා භාවිතා කරන මේදය සමහර විට පියයුරු වල ගෙඩි ඇති විය හැක. ඉන්පසුව, මේදය ප්රමාණවත් තරම් ස්වාභාවික තොගයක් නොමැති කාන්තාවන් සඳහා මෙම ක්රමය අදාළ නොවේ හෝ ප්රමාණවත් නොවේ. එබැවින් නව පරම්පරාවේ සිලිකොන් තැන්පත් කිරීම් බොහෝ විට භාවිතා වේ.
තැන්පත් කිරීම් පිළිබඳ කෙටි ඉතිහාසයක්
ඉතා තෙල් සහිත සිලිකොන් ජෙල් පිරවූ පියයුරු තැන්පත් කිරීම් 60 ගණන්වල වෛද්ය උපකරණ වෙළඳපොල පාලනය කිරීමට නීති සම්පාදනයක් නොතිබූ විට සංවර්ධනය කරන ලදී. එක්සත් ජනපදයේ, රජයේ ආයතනය වන ආහාර හා ඖෂධ පරිපාලනය (FDA) 1976 සිට එවැනි අධිකාරියක් ඇත, නමුත් අනෙකුත් උපාංග (හෘද කපාට, කර්ණ බද්ධ කිරීම්, කෘත්රිම කොටස්, ආදිය) ප්රමුඛතාවයක් ලෙස සලකනු ලැබේ, පියයුරු බද්ධ කිරීම් තවමත්, එම අවස්ථාවේ දී, සාපේක්ෂව අසාමාන්යය.
1990 දී, මිලියනයකට ආසන්න ඇමරිකානු කාන්තාවන්ට එවැනි බද්ධ කිරීම් සිදු කර ඇති අතර, නීතියෙන් නියම කර ඇති පරිදි, ඔවුන්ගේ කාර්යක්ෂමතාව සහ ආරක්ෂාව ඔප්පු කිරීමට නිෂ්පාදකයින්ට අවශ්ය කර නොතිබුණි. කෙසේ වෙතත්, මෙම උපකරණ සම්බන්ධ බරපතල සෞඛ්ය ගැටලු ඇති විය හැකි කථා සහ අදහස් වැඩි වැඩියෙන් මාධ්ය වාර්තා කළේය. ඇත්ත වශයෙන්ම, එකල භාවිතා කරන ලද සිලිකොන් ජෙල් මෙන්, සෑම විටම බද්ධයේ බිත්තිය හරහා මඳක් සංක්රමණය වූ අතර, ප්රතිදේහ නිපදවීමට හේතු විය හැකි අතර, එය “ස්වයංක්රීයව” රෝග වල මූලාරම්භය විය හැකි යැයි බිය විය. ප්රතිශක්තිකරණ ”(polyarthritis, scleroderma, fibromyalgia, ආදිය).
1991 දී, FDA විසින් නීතිය ක්රියාත්මක කළ අතර අදාළ අධ්යයන ලබා දෙන ලෙස නිෂ්පාදකයින්ගෙන් ඉල්ලා සිටියේය. කෙසේ වෙතත්, මේවා විශාල ජනගහන හා සමාන උපාංගවලට සම්බන්ධ විය යුතු අතර දිගු කාලයක් පුරා පැතිර තිබිය යුතුය; එකල මෙම කොන්දේසි කිසිවක් සම්පූර්ණ කළ නොහැකි වූ බැවින්, ප්රමාණවත් පර්යේෂණ සිදු කිරීමට කාලය වන වෙළඳපොලෙන් බද්ධ කිරීම් සම්පූර්ණයෙන්ම ඉවත් කර ගැනීමට සලකා බලන ලදී. නමුත් ප්රබල ලොබියක් එයට විරුද්ධ වූ අතර විශේෂයෙන් පියයුරු පිළිකා ඇති කාන්තාවන්ගේ සහාය ලැබුණි. ඔවුන්ගේ නිෂ්පාදකයින් තවමත් ඔවුන්ගේ ආරක්ෂාව පෙන්නුම් කිරීමට සමත් වී නැතත්, සායනික පර්යේෂණ සන්දර්භය තුළ ඇතැම් ගනුදෙනුකරුවන්ට පමණක් ප්රවේශ විය හැකි, "මහජන සෞඛ්ය අවශ්යතා" ලෙස සිලිකන් පියයුරු තැන්පත් කිරීම් වෙළඳපොලේ පැවතුනි. .
1995 සිට 2001 දක්වා කාලය තුළ, මෙම වර්ගයේ ජෙල් අඩංගු තැන්පත් කිරීම් වල බලපෑම සමීපව අධ්යයනය කිරීම සඳහා ලෝකයේ බොහෝ රටවල සිලිකොන් ජෙල් තහනම් කිරීම තහනම් කරන ලදී. මෙම තහනම් කිරීමේ මුළු කාලය තුළම, කායික සෙරුමය හෝ සේලයින් ද්රාවණයක් සහිත ප්රොස්ටේසස් පමණක් තබා ඇත.
2001 දී සමෝධානික, ඝන සිලිකොන් ජෙල් වල පෙනුම සිලිකොන් පියයුරු තැන්පත් කිරීම් පුනරුත්ථාපනය කිරීමට හැකි විය. මෙම ජෙල් කැඩී යාමේ දී ගැටළු අඩු වීම වාසියකි.
ශල්යමය මැදිහත්වීමේ පාඨමාලාව
මැදිහත් වීමට පෙර, ශල්ය වෛද්යවරයා සමඟ සාකච්ඡා කිරීමෙන් ගැටලුව හෙළිදරව් කිරීමට සහ බද්ධයේ ප්රමාණය නිර්වචනය කිරීමට හැකි වේ. එය කාන්තාවගේ ආශාව අනුව තෝරා ගනු ලැබේ, ඇය කැමති දේ, එය පරාසයක් තුළට වැටේ: වෙනස වටහා ගත යුතුය (අනපේක්ෂිත ප්රති result ලයක් සඳහා සැත්කමක් කිරීම ලැජ්ජාවකි), නමුත් එය සිදු නොවේ. ඉතා විශාල පියයුරු පරිමාවකින් ආබාධිතයි. මෙම කාන්තාවගේ ව්යුහ විද්යාවට මෙම කෘත්රිම කෘත්රිමයට සහය විය හැකි බවත් තෝරාගත් ආකෘතිය ස්වභාවික ප්රතිඵලයක් ලබා දිය හැකි බවත් අවශ්ය වේ. එබැවින් ශල්ය වෛද්යවරයාගේ උපදෙස් අත්යවශ්ය වන්නේ ඔහු එක් එක් කාන්තාවගේ ව්යුහ විද්යාවට අනුව කළ හැකි දේ පැහැදිලි කරන බැවිනි. ඉන්පසුව, ඔහු ඇයට අවශ්ය දේ තීරණය කිරීමට පියයුරු වල පින්තූර ප්රදර්ශනය කරයි.
පියයුරු තැන්පත් කිරීම සාමාන්ය නිර්වින්දනය යටතේ සිදු වන බැවින්, එය නිර්වින්දන වෛද්යවරයෙකු වෙත පූර්ව සංචාරයක් අවශ්ය වේ.
ශල්යකර්මයේදී, පැයක් පමණ පවතින අතර, ශල්යකර්මයට ලක් වූ කාන්තාවට ආසාදන අවදානම අවම කිරීම සඳහා කහට ලෙස ප්රතිජීවක ලබා දෙනු ලැබේ.4. බද්ධ කිරීම සඳහා වඩාත් සම්භාව්ය කැපුම සිදු කරනු ලබන්නේ ඇරියෝලා වටා, එහි පහළ කොටසෙහි වන අතර මෙම පුෂ්පයෙන් තුනෙන් එකකට හෝ අඩකට අදාළ වේ. ශල්ය වෛද්යවරයා එය තැන්පත් කිරීම සඳහා බද්ධ කිරීමට වඩා විශාල මැදිරියක් සපයයි. ඇත්ත වශයෙන්ම, මෙය පසුව මෙම මැදිරිය තුළ කෘත්රිමයට ටිකක් චලනය වීමට ඉඩ සලසයි, සහ පිහිටීම වෙනස් කිරීමේදී ස්වාභාවික හැසිරීමක් ඇති කරයි (උදාහරණයක් ලෙස පිටුපස වැතිර සිටීම). ශල්ය වෛද්යවරයා කෘත්රිම මාංශ පේශි ඉදිරිපස හෝ පිටුපස තබයි: බොහෝ විට ඉදිරිපසින් සහ කාන්තාවට පියයුරු ඉතා කුඩා හෝ නොමැති නම් මෙම පපුවේ මාංශ පේශි පිටුපසින්.
සහ පියයුරු බද්ධ කිරීමේ මෙහෙයුමෙන් පසුව?
අලුතින් පියයුරු බද්ධ කළ කාන්තාවක් සැත්කමෙන් පසු රාත්රියේ රෝහල් ගත කරනු ලැබේ. හොඳ ව්යායාම් ශාලාවක සැසිවාරයකින් පසු ඇය ඇගේ පපුවේ අවදි වන විට ඇයට දැඩි බවක් දැනේ. මුලදී, චලනය වන විට, ඇය වේදනාව දැනිය හැක. ඉන්පසුව ඇය දින 4ක් හෝ 5ක් දැඩි විවේකයකින් සහ දින 7 සිට 10 දක්වා සුවය ලැබීමට ඉඩ දිය යුතුය. සමහර අවස්ථාවලදී, ශල්ය වෛද්යවරයා විසින් බ්රෙසියරයක් නියම කළ හැකිය.
කැළල පෙනුම සාමාන්යයෙන් මාස එකහමාරක සිට මාස දෙකක් දක්වා ටිකක් රතු පාටයි, පසුව එය ක්රමයෙන් කුඩා, පාහේ නොපෙනෙන සුදු රේඛාවක් බවට පත් වේ. අවසාන ප්රති result ලය මාස 3 සිට 6 දක්වා, සුව වීමට කාලය සහ පටක සහ බද්ධ කිරීම ඔවුන්ගේ ස්ථානයට පත් වේ. ශල්යකර්මයෙන් පසු, තනපුඩු වල සංවේදීතාව ඉතා විචල්ය ආකාරයකින් බලපායි: එය ශල්යකර්මයෙන් පසුව නොවෙනස්ව පැවතිය හැකිය, නැතහොත් ළඟා විය හැකි අතර සාමාන්යයෙන් සති කිහිපයක් සිට මාස කිහිපයක් දක්වා නැවත පැමිණේ, දුර්ලභ අවස්ථාවන්හිදී වුවද, එය දිගු විය හැක.
මව්කිරි දීම හැකි ය, මැදිහත්වීම ක්ෂීරපායී ග්රන්ථි ගැන සැලකිලිමත් නොවේ. පියයුරු පිළිකා සඳහා පරීක්ෂා කිරීම වරක් තැන්පත් කිරීම් සමඟ ටිකක් අපහසු විය, මන්ද ඒවා විකිරණශීලී රූපය කියවීමට පහසු නොවන නිසා සමහර විට පිළිකා හඳුනා ගැනීමට පහසු නොවීම සහ රෝග විනිශ්චය ප්රමාදයන් ගැන සැලකිලිමත් විය. අද, විකිරණවේදයේ දියුණුව, බද්ධ කිරීමෙන් පසු මැමෝග්රෑම් කියවීම පෙරට වඩා පහසු කරයි. ස්පර්ශයට, කෘත්රිම පාදයක් ඇති බව ඔබට දැනිය හැක, නමුත් දැනට භාවිතා කරන ඒකාබද්ධ ජෙල් සමඟ ස්පර්ශය ඉතා ස්වාභාවිකය.
තැන්පත් කිරීම් වල ආරක්ෂාව පිළිබඳ පර්යේෂණ
කෘත්රීම පාදයක් තැබීම සහ පියයුරු පිළිකා අතර සම්බන්ධයක් නොමැත. පිළිකාවක් ඇති බවට හඳුනාගෙන ඇති පියයුරු ප්රතිනිර්මාණය කිරීමේදී ශල්ය වෛද්යවරයකු එකම ආකාරයේ කෘත්රිම පාදයක් තැන්පත් කරන්නේ එබැවිනි. එක් පැත්තක පියයුරු බද්ධ කිරීම අනෙක් පියයුරු වල පිළිකා අවදානම වැඩි නොකරයි.
ස්වයං ප්රතිශක්තිකරණ රෝග ඇතිවීමේ අවදානමක් තිබේද? මෙම අවදානම සිලිකොන් බද්ධ කිරීම් ගැන පමණක් සැලකිලිමත් විය හැකි අතර, සිලිකොන් ශරීරය තුළ පැතිරීම මගින් පරිවෘත්තීය බාධා ඇති කරන බවට සැක කෙරේ. මෙම මාතෘකාව පිළිබඳ පර්යේෂණ දුසිම් ගනනක් ඇත, මෑතක් වන තුරුම බද්ධ නිෂ්පාදකයින් පීඩාවට පත් කළ මිල අධික නීතිමය ක්රියාමාර්ගවල තර්ජනයට හේතු විය හැක. 2011 දක්වා ප්රකාශයට පත් කරන ලද සහ ප්රධාන පාලන හෝ නිරීක්ෂණ සංවිධාන විසින් අනුමත කරන ලද දත්ත (සහ මාධ්ය විසින් පුළුල් ලෙස වාර්තා කරන ලද) මෙම උපකරණ ස්වයං ප්රතිශක්තිකරණ රෝග සඳහා කිසිදු සම්බන්ධයක් නොමැති බව නිගමනය කරයි.5". |
පියයුරු තැන්පත් කිරීමේ අතුරු ආබාධ6
- තැලීම් සිදුවිය හැක: ක්රියා පටිපාටියෙන් පසුව, එය නැවත ක්රියාත්මක කිරීම අවශ්ය විය හැකිය. නමුත් මෙය අවසාන ප්රතිඵලයට බලපෑමක් නැත.
- කුකුළා පෙනුම සුවිශේෂී තත්වයක් බවට පත්ව ඇත. මෙය කෘත්රීම පාදය වටා කවචයක් වැනි දෘඩ ප්රදේශයක් සාදන බද්ධයට ශරීරයේ ප්රතික්රියාවකි. නව කෘතිම හා ශල්යකර්ම ක්රම වැඩිදියුණු කිරීම නිසා එය වඩ වඩාත් දුර්ලභ වේ. දැනට, ශල්ය වෛද්යවරුන් රක්තපාතය (මෙම ශල්යකර්මයේදී එම ප්රදේශයෙන් ලේ ගැලීම වැලැක්වීම) ප්රවේසම් වී ඇති අතර, කෘත්රිම පාදය වටා හැකි තරම් කුඩා රුධිරයක් ඉතිරි කර, ලියුම් කවරයේ වයනය සැලකිය යුතු ලෙස අඩු කරයි. .
- අඩු සංවේදීතාව. කාන්තාවන්ගෙන් 3 ත් 15% ත් අතර ප්රතිශතයක් බද්ධ කිරීම ඇතුළත් කිරීමෙන් පසු තන පුඩුවේ සහ පියයුරු වල සංවේදනයන් ස්ථිරවම අඩු වේ.
ශල්යකර්මයෙන් පසු එය සාමාන්ය දෙයක් වන අතර, එයින් අතිමහත් බහුතරයක් පළමු සති කිහිපය හෝ මාස කිහිපය තුළ යථා තත්ත්වයට පත් වේ. කෙසේ වෙතත්, සමහර කාන්තාවන් සංවේදීතාවයේ වෙනසක් හෝ වේදනාවක් පවා රඳවා ගනී.7.
- මාරුව: බද්ධ කිරීම් පෙක්ටෝරාලිස් ප්රධාන මාංශ පේශි ඉදිරිපස හෝ පිටුපස තබා ඇත. මෙම මාංශ පේශි හැකිලීමේදී ප්රති-පෙක්ටෝරල් පිහිටීම සමහර විට කෘත්රිම පාදයේ විස්ථාපනයට හේතු විය හැක. මෙය අපහසුතාවයට පත් විය හැකි අතර සමහර විට එය සෞන්දර්යාත්මකව අපහසුතාවයට පත් වුවහොත් ඔබට මැදිහත් වීමට සිදු වේ.
- කෘත්රිම පාදයේ වයසට යාම. මෙම වයස්ගත වීම සෙරුමය කෘත්රීම සඳහා අවධමනය හෝ සිලිකොන් කෘත්රිම සඳහා ඉරිතැලීමට හේතු විය හැක. එබැවින් එය අධීක්ෂණය කළ යුතුය, විශේෂයෙන් අටේ සිට දහවන ශ්රේණිය දක්වා. ශල්ය වෛද්යවරයා විසින් කෘත්රිම පාදය වෙනස් කිරීමට හෝ හානියේ සලකුණු සඳහා එය නිරන්තරයෙන් නිරීක්ෂණය කිරීමට තීරණය කළ හැකිය. සෞන්දර්යාත්මක අපහසුතාවයක් ඇති කළත්, භෞතික විද්යාත්මක සෙරුමය (වඳ ලුණු සහිත ජලය) සමඟ කෘත්රිම පාදය ඉවත් කිරීම සෞඛ්ය පැත්තෙන් හානිකර නොවේ. සිලිකොන් කෘත්රිමයක් කැඩී යාම සඳහා ප්රෝටේෂස් වෙනස් කිරීම අවශ්ය වේ. වත්මන් ජෙල් ඉතා සමෝධානික බැවින් (සිලිකොන් හොඳින් බන්ධනය වී ඇති අතර පටක තුලට පැතිරීමට අපහසුය), ඒවා ඉවත් කිරීමට පහසු වන අතර කාන්තාවන් සඳහා ආරක්ෂිත වේ.
- අවවාදයයි: ඔබට කෘත්රිම පාදයක් තිබේ නම් සහ ඔබ අමුතු දෙයක් (විස්ථාපනය, අවධමනය, අසාමාන්යතා, ස්පර්ශයේ වෙනස්වීම් ආදිය) දුටුවහොත්, ඔබ පරීක්ෂණයක් සඳහා ඔබේ ශල්ය වෛද්යවරයා හමුවිය යුතුය.
අපේ වෛද්යවරයාගේ අදහස
පියයුරු කෘත්රීම ශල්යකර්මයක් අද වන විට ඉතා සරල සහ විශ්වාසදායක ශල්යකර්මයක් වන අතර, සියලුම රූපලාවන්ය ශල්යකර්ම අතුරින් ආපසු හැරවිය හැකි එකම ශල්යකර්මයයි. ඔබට පහසුවෙන් තැන්පත් කිරීම් ඉවත් කිරීමට තීරණය කළ හැකි අතර සති 6 සිට 8 දක්වා කාලය තුළ පියයුරු පෙර තත්ත්වයට පත් වනු ඇත. හොඳ ශල්ය වෛද්යවරයෙකු තෝරා ගැනීම සඳහා, ක්රම දෙකක්: - මෙම මැදිහත්වීමෙන් ප්රතිලාභ ලැබූ සහ ඔවුන්ගේ තෘප්තිය පිළිබඳ ප්රතිපෝෂණ ඇති කාන්තාවන් දන්නා ඔබේ පවුලේ වෛද්යවරයාගෙන් උපදෙස් ලබා ගන්න. - කට වචනය සැලකිල්ලට ගන්න. ඔබට නිර්දේශ කරන ලද ශල්ය වෛද්යවරයා වෛද්ය නියෝගයේ කවුන්සිලයේ ප්ලාස්ටික් ශල්ය වෛද්යවරයකු ලෙස ලියාපදිංචි වී ඇත්දැයි පරීක්ෂා කිරීම අත්යවශ්ය වේ. ආචාර්ය ජීන්-යෙව්ස් ෆෙරන්ඩ් |